اگر سری به مراكز ناباروری بزنید، چهرههای خسته و نگرانی را میبینید كه حاضرند به هر قیمتی «مادر» خطاب شوند؛ از زنانی كه هنوز بارداری را تجربه نكردهاند گرفته تا باردارهای نگرانی كه میترسند این بار هم مثل دفعههای قبل جنینشان را از دست بدهند. گرچه هر دو گروه خود را «نابارور» میدانند و نگران این هستند كه هرگز به جمع مادرها وارد نشوند اما دكتر ابوطالب صارمی، متخصص زنان، زایمان و نازایی معتقد است امروزه ناباروری دیگر مثل قبل معنا ندارد.
از نظر او با پیشرفت علم و به میان آمدن روشهای جدید درمانی از جمله رحم اجارهای، جنین اهدایی، تخمك اهدایی و. . . حتی زوجهای نابارور هم میتوانند صاحب فرزند شوند. اگر شما هم هر ماه منتظر معجزهای در رحمتان هستید، این مطلب را بخوانید. رئیس بیمارستان صارم به شما میگوید چه امیدهای تازهای پیش رویتان قرار دارد.
تشخیص ناباروری قبل از ازدواج!
صاحب فرزند شدن برای بسیاری از افراد از انگیزههای اصلی به شمار میرود كه آنها را پای سفره عقد مینشاند اما با این وجود اغلب خانوادهها هرگز قبل از ازدواج فرزندانشان به این فكر نمیافتند كه ممكن است او توانایی باردار شدن یا بارور كردن را نداشته باشد اما همیشه این خوشبینی، واقعیت را رقم نمیزند. بنابراین توصیه میشود حتما قبل از ازدواج، تستهای لازم را انجام دهید تا اگر مشكلی وجود دارد با اطلاع از آن، ازدواج كنید. به این ترتیب جوانان بعد از ازدواج با یك معضل بزرگ روبهرو نمیشوند و چه بسا كه با اطلاع از این مشكلات شاید اصلا وصلتی صورت نگیرد.
كافی است چند آزمایش دهید
خیلی وقتها پیش آمده است كه دختر خانمی ازدواج كرده و بعد متوجه شده اصلا رحم ندارد یا برای مثال دختر به 18 سالگی رسیده اما هنوز عادت ماهانه نشده است و خانوادهاش به این امید هستند كه بالاخره یك روزی عادت ماهانه میشود. به این ترتیب فرد ازدواج میكند و بعد تازه متوجه میشود تخمدانش كار نمیكند درحالی كه تمام این مسائل را میتوان با انجام آزمایش و سونوگرافی قبل از ازدواج تشخیص داد.
در مورد آقایان هم مساله به همین صورت است؛ برای مثال ممكن است داماد ریش و هیكل مردانه و شغل خوب داشته باشد اما بعد از یك سال ناباروری آزمایش میدهد و متوجه میشود اصلا نطفه ندارد؛ در حالی كه میتوانست این موضوع را قبل از ازدواج با انجام آزمایش نمونه اسپرم تشخیص دهد. حال اگر دخترخانمی رحم و تخمدانهای طبیعی داشته باشد، معمولا میگوییم از لحاظ تولید مثل مشكلی ندارد. فقط مسائل فرعی مثل تنظیم هورمونها یا مشكلات ضعف نطفه در شوهر باقی میماند كه آنها نیز قابل درمان هستند.
فقط گروه خونی مهم نیست!
با تشخیص مشكلات باروری قبل از ازدواج میتوان جلوی خیلی از طلاقهای آینده و اختلافهای خانوادگی را گرفت. اگر خانواده را به عنوان یك واحد از جامعه در نظر بگیرید عملا با این اقدامات میتوان از آسیبهای جامعه جلوگیری كرد. این پیشنهاد را من تا به حال چندینبار در تلویزیون و مطبوعات عنوان كردهام؛ همانطور كه قبل از ازدواج گروه خونی تعیین میشود و فرد از لحاظ سفلیس، عفونتهای مقاربتی، تالاسمی و. . . بررسی میشود باید برای آقایان آزمایش نطفه و برای خانمها سونوگرافی و آزمایش هورمونی نیز انجام شود. این آزمایشها قبل از ازدواج هنوز به صورت یك قانون درنیامدهاند اما مردم باید آنها را نهادینه و فرهنگسازی كنند.
دیگر هیچكس نابارور نیست
فرض كنید دختر و پسری با اطلاع قبلی یا بیخبر از مشكلات باروری با یكدیگر ازدواج كرده و در این زمینه دچار معضل میشوند. این زوج اگر عیب خاص و قابل مشاهدهای نداشته باشند باید یك سال از تلاش برای بچهدار شدنشان بگذرد و بعد بررسی را آغاز كنند. با این حال باز هم كلمه نابارور و نازا برای این افراد به كار نمیرود. نازا كسی است كه زایش ندارد و نابارور كسی است كه باردار نمیشود.
از طرفی اصطلاح ناباروری باید برای یك زوج به كار رود و نه یك فرد به تنهایی. لازم به ذكر است كه با مراكز تخصصی و تمهیدات تكنولوژیك موجود در ایران از جمله رحم اجارهای، جنین اهدایی، تخمك اهدایی و. . . دیگر معضلی به نام ناباروری و نازایی نداریم. به عبارتی برای هر مشكلی راهحلی وجود دارد.
همه آزمایشها را با هم انجام ندهید
نازایی علمی است كه مرحله به مرحله به تشخیص بیماری میپردازد بنابراین نمیتوان همه آزمایشها را یكجا برای بیمار درخواست كرد زیرا هم هزینه بالا میرود و هم زمان بیشتری گرفته میشود. برای مثال ممكن است مشكل بیمار تنها با یك آزمایش در مرحله اول و دوم حل شود.
شاید هم در مراحل بعدی به آزمایشهای اختصاصی ژنتیك مثل بررسی DNA اسپرم و بررسی ژنوم تخمك احتیاج پیدا كند كه هزینه بالاتری هم دارد. البته همانطور كه ذكر شد این آزمایشها تنها در مراحل آخر بررسی، تجویز میشوند و شاید تنها یك درصد از بیماران به آنها نیاز داشته باشند. همچنین در بررسیها ممكن است مشخص شود مرد نطفه ندارد یا نطفهاش ضعیف است.
در این صورت باید آزمایش هورمونی، سونوگرافی بیضه یا حتی بیوپسی از بیضه درخواست شود یا شاید فرد مبتلا به واریكوسل باشد و جراحی لازم داشته باشد یا اصلا بیضههایش از كار افتاده باشند كه در این صورت باید جنین اهدایی را در نظر گرفت. هزینه آزمایشها نیز به نوع آنها بستگی دارد و میتواند از چند هزار تومان تا چندین میلیون تومان باشد. خوشبختانه بیمه هزینه اغلب آزمایشها را تحت پوشش قرار داده است و بیمار هزینه زیادی را متحمل نمیشود.
شاید مقصر شغلتان باشد!
گاهی اوقات شغل مردان باعث میشود نطفهشان كم شود یا شكل آنها تغییر كند؛ برای مثال مردانی كه با مواد شیمیایی سر و كار دارند، افرادی كه راننده هستند، كسانی كه در محیطهای گرم كار میكنند یا مرتب از استخر آب گرم، سونا و جكوزی استفاده میكنند، ممكن است به نطفهشان آسیب بزنند. همچنین بعضی آقایان بهطور ژنتیك مشكل و ضعف در نطفه دارند كه در این صورت زوج باید به مراكز نازایی مراجعه كنند و IVF انجام دهند.
بعد از یك سال هنوز بچهدار نشدهاید؟
اگر بعد از یك سال تلاش برای بچهدار شدن، زن و شوهر موفق نشوند باید به پزشك مراجعه كنند. پزشك در جلسه اول از شوهر آزمایش اسپرم درخواست میكند و از خانم در مورد وضع قاعدگیاش میپرسد و با سونوگرافی، تخمدان و رحمش را بررسی میكند. همچنین آزمایش هورمونی تجویز میكند تا عملكرد تخمدانها را بررسی كند یا اینكه ممكن است تست بعد از نزدیكی بگیرد تا عملكرد اسپرم را در موكوس دهانه رحم بررسی كند.
علاوه بر اینها ممكن است به مشاوره ژنتیك، روانشناسی، اورولوژی و... هم نیاز باشد. بر این اساس تشخیص اولیه داده میشود و درمان طبی یا جراحی تجویز میشود. در آخر هم اگر لازم بود زوج به مراكز IVF ارجاع داده میشود. در هر صورت باید بدانید این مشكلات همگی قابل حل هستند و لازم نیست افراد مستقیما به مراكز ناباروری مراجعه كنند. درواقع تنها 10 درصد از زوجها ممكن است به این مراكز نیاز داشته باشند و حدود 80 تا 90 درصد از این مشكلات در همان مرحله مطب قابل درمان هستند.
ناباروری در آقایان چه علتهایی دارد؟
بعضی آقایان ممكن است اصلا اسپرم نداشته باشند كه دلیل آن میتواند انسداد در مجرای نطفهبر باشد. بعضیها هم بهطور مادرزادی فاقد مجرای نطفهبر هستند. گاهی اوقات نیز عفونتها، ضربهها یا تصادفات شدید باعث انسداد در مجرا میشوند كه در این صورت میتوان از داخل بیضه و مجرا، اسپرم استخراج كرد.
تنها زمانی نمیتوانیم به مردها كمك كنیم كه اصلا بیضه نطفه سازی نداشته باشد. برای مثال بعضی از افرادی كه در سن بلوغ دچار بیماری اوریون میشوند در آینده به این مشكل برمیخورند بنابراین باید حتما برای پسربچهها واكسن اوریون زده شود. البته تاثیر سلولهای بنیادی در رفع این مشكل در دست تحقیق است اما هنوز به صورت كاربردی درنیامده است و میتوان جنین اهدایی را به این افراد پیشنهاد كرد.
راههای رفع نازایی در خانمها
بعضی دخترخانمها در ناحیه رحم مشكل دارند یا رحمشان را به دلیل فیبرم و. . . خارج كردهاند اما تخمدانهایشان خوب كار میكند. به این افراد میتوان رحم اجارهای یا رحم موقت را پیشنهاد داد. به این ترتیب كه تخمك از خود فرد و نطفه از شوهرش گرفته میشود سپس جنین تشكیل میشود و در رحم خانم دیگری قرار داده میشود. بعضی خانمها نیز ممكن است به دلیل سرطان، شیمیدرمانی و اشعهدرمانی، تخمدانهایشان از كار افتاده باشد.
در این افراد میتوان قبل از شروع شیمیدرمانی از تخمدانها بیوپسی گرفت و آن را ذخیره كرد سپس با اتمام درمان سرطان میتوان آن بخش را دوباره به سر جای اول بخیه زد تا خانم بتواند بچهدار شود.
تنبلی تخمدان درمانپذیر است
تنبلی تخمدان به این معنی نیست كه تخمدان از كار افتاده باشد بلكه این اصطلاح معمولا برای تخمدانهای پلیكیستیك به كار میرود. كسانی كه به این بیماری مبتلا هستند معمولا دیر به دیر و هر دو ماه یكبار قاعده میشوند. درواقع تخمكگذاری در این افراد دچار اختلال است.
بهطور كلی حدود 20 درصد از اختلالات تخمكگذاری مربوط به تنبلی تخمدان میشود. این حالت میتواند ارثی باشد یا بر اثر نوع تغذیه، سبك زندگی غلط یا مقاومت به انسولین ایجاد شود. گاهی اوقات هم پیش میآید كه خانم رحم و تخمدان دارد اما به دلایلی لولههایش مشكل پیدا كردهاند. خوشبختانه درمانهای طبی و جراحی برای این مشكلات وجود دارد و در صورت لزوم میتوان از IVF هم استفاده كرد.
اگر قاعدگیتان منظم اما دردناك است. . .
امروزه بیماری آندومتریوز در كشور ما بسیار زیاد شده است. در این بیماری بافت رحم در جایی به غیر از جدار داخلی رحم کاشته میشود.30 سال پیش شاید هفتهای یك مورد از این بیماری را میدیدیم اما الان هر روز چند مورد از آن را داریم. این بیماری میتواند بر اثر عوامل محیطی و تغذیهای ایجاد شود و به اصطلاح بیماری تحصیلكردهها نامیده میشود زیرا دخترانی كه به دنبال تحصیل هستند و استرسشان زیاد است بیشتر به آن مبتلا میشوند.
با این حال علت واقعی آن هنوز مشخص نشده است. در كل هر خانمی كه قاعدگی منظم اما دردناك دارد و مجبور است آمپول مسكن بزند، این بیماری برایش متصور است بنابراین باید حتما در مورد آن با پزشك خود مشورت كند زیرا میتواند باعث ناباروری شود.
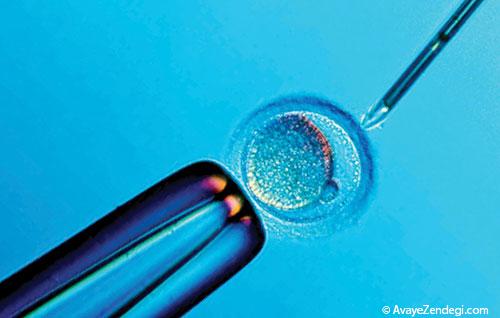
IVF چگونه انجام میشود؟
اگر درمانهای اولیه برای رفع مشكل ناباروری موثر نباشد، بیمار به مراكز نازایی ارجاع داده میشود. در این مراكز ابتدا از زوجین آزمایشهایی در رابطه با HIV، هپاتیت و دیگر بیماریهای عفونی گرفته میشود. درواقع نوزادی كه از طریق IVF متولد میشود «Golden Baby» یا بچه طلایی نام دارد بنابراین خیلی مهم است كه شرایط برای ایجاد جنین به خوبی بررسی شود.
بعد از آن هم خانم باید روز دوم یا قبل از قاعدگی مراجعه كند و هر یک یا دو روز در میان سونوگرافی انجام دهد تا رشد فولیكولهای حاوی تخمك در تخمدانها بررسی شود. زمانی كه تخمك به حد بلوغ برسد و اندازه آن حدود 18 تا 20 میلیمتر شود، آمپول دیگری به نام HCG به خانم تزریق میشود و 36 ساعت بعد فرد به اتاق عمل میرود سپس از طریق سونوگرافی، تخمكها از تخمدان گرفته میشوند و بعد در آزمایشگاه با سیستم بسیار پیچیدهای برای IVF یا تلقیح اسپرم آماده میشود.
به این صورت كه یك اسپرم از طریق میكرواینجكشن به تخمك تزریق میشود و سه روز بعد جنین اولیه هشت سلولی از طریق واژن به رحم منتقل میشود. در این شرایط معمولا بین دو تا چهار جنین را بیشتر منتقل نمیكنیم. درواقع این موضوع به سن خانم بستگی دارد و هرچه سن بالاتر باشد، جنین بیشتری باید منتقل شود.
درمان ناباروری چقدر هزینه دارد؟
هزینه ویزیت یك متخصص زنان براساس تعرفه نظام پزشكی مشخص میشود. هزینه داروها و آزمایشها نیز به نوع آنها و پوشش بیمه بستگی دارد. بیوپسی از بیضه و تخمدان هم هزینههای خاص خود را دارد كه البته خیلی از بیمههای مكمل آنها را تقبل میكند. آمپولهای تحریك تخمكگذاری نیز اخیرا تحت پوشش بیمه قرار گرفتهاند.
هزینه IVFدر خارج از كشور بین 15 تا 20 هزار دلار و در ایران بین سه تا پنج میلیون تومان است. درواقع مواد اولیه و وسایل لازم برای این روش از خارج از كشور وارد شده و هزینه آنها با دلار حساب میشود. این درحالی است كه پزشكان ایرانی حقالعمل خیلی كمی دریافت میكنند تا بتوانند در خدمت مردم باشند اما در خارج از كشور بیشترین هزینه مربوط به حقالزحمه پزشك است.