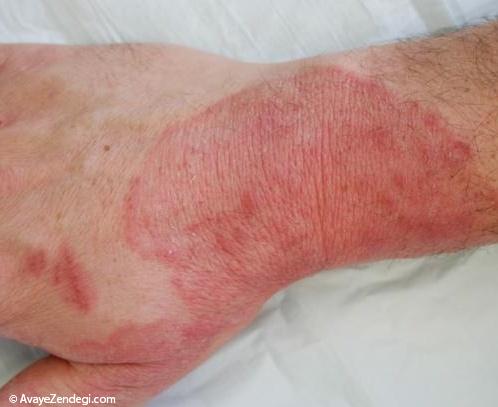
بیماران دیابتی با مشکلاتی مانند زخم پای دیابتی روبرو هستند که روند درمانی نسبتا طولانی داشته و در صورت عدم درمان بموقع، به قطع عضو منجر میشود.
درمان زخم پای دیابتی به دو دلیل بسیار کند است؛ مسدود شدن عروق خونی باعث محدود کردن مقدار خون غنی از اکسیژن میشود.
روشهایی برای افزایش جریان خون در محل زخم وجود دارند، اما عامل دوم مشکلساز میشود؛ دیابت باعث اختلال در عملکرد یک نوع پروتئین خاص میشود که این مسئله منجر به فعال شدن ژنهایی میشود که مسئول تشکیل مویرگها در محل زخم هستند و بدون این مویرگهای خونی ظریف، جریان خون به بافت آسیبدیده نمیرسد.
یکی از جدیدترین و موثرترین روشهای درمانی، دارو رسانی به محل زخم از طریق یک چسب پوستی است که توسط محققان دانشکده پزشکی دانشگاه استنفورد ابداع شده است.
این چسب پوستی شامل یک ترکیب دارویی موجود به نام دفروکسامین است. مولکولهای این دارو برای نفوذ بداخل پوست، به شکل کرم بسیار بزرگ هستند و به همین دلیل محققان آن را به شکل چسب طراحی کردهاند.
این چسب پوستی آرایهای از میکروسوزنها برای انتقال دارو به داخل پوست است که میزان این پروتئین خاص در بیماران دیابتی را افزایش میدهد.
آزمایش بالینی نشان میدهد که این چسب زیستی در مقایسه با داروهای موجود، زخم پای دیابتی را چهارده روز زودتر مداوا میکند. همچنین قادر به تقویت سطح کلاژن پوست آسیبدیده است که کیفیت درمان زخم را بهبود میبخشد.
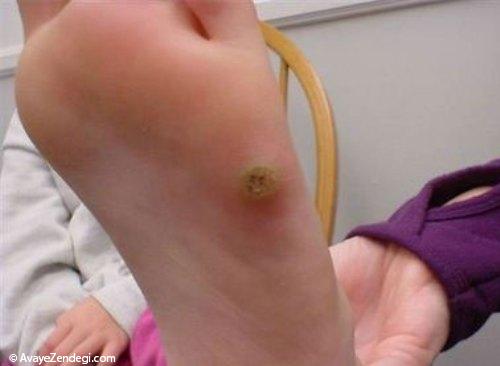
حالا ببینیم اصلا چرا پای دیابتی ها زخم می شود؟
مشکلاتی که برای پای افراد مبتلا به دیابت ایجاد می شود، به علت دو مشکل کم شدن جریان خون پاها و اختلالات اعصاب محیطی است.
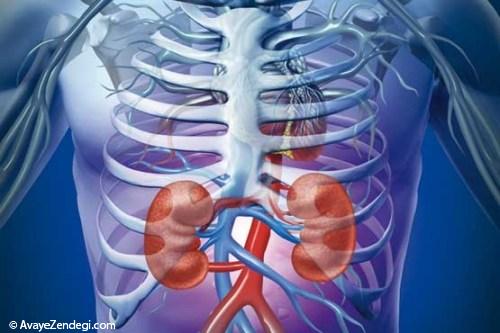
اختلال عروقی، زمینه ساز بروز زخم در پای فرد مبتلا به دیابت است.
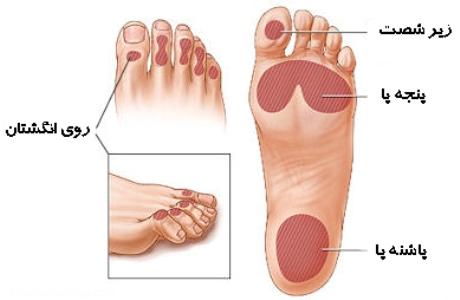
کف پا دورترین قسمت بدن از قلب است و نسبت به دیگر بافت های بدن، خون کمی دریافت می کند. به همین علت است که در هوای سرد اولین جایی از بدن که سرد می شود، پا است.
بیماری دیابت در بلندمدت موجب کم شدن جریان خون در همه بدن می شود، ولی این مشکل در پاها بیشتر از جاهای دیگر خودش را نشان می دهد. همین امر موجب می شود که زخم هایی که بطور مرتب در اثر آسیب های محیطی در پای همه افراد ایجاد می شوند ولی بسرعت خوب می شوند، در پای بیماران دیابتی خوب نشود، چون بهبود زخم به مواد غذایی و اکسیژن نیاز دارد که از راه خون به بافت ها می رسد.
میکروب ها هم زمینه را مساعد دیده و بر روی زخم ایجاد شده شروع به فعالیت کرده و عفونت ایجاد می کنند. به علت کاهش جریان خون پا، گلبول های سفید کمتری به محل زخم رفته و دفاع ایمنی بافت کم می شود. خود بیماری دیابت هم بطور کلی دفاع ایمنی بدن را کاهش می دهد. این امر موجب گسترش عفونت در زخم پا و تاخیر در بهبودی آن می شود.
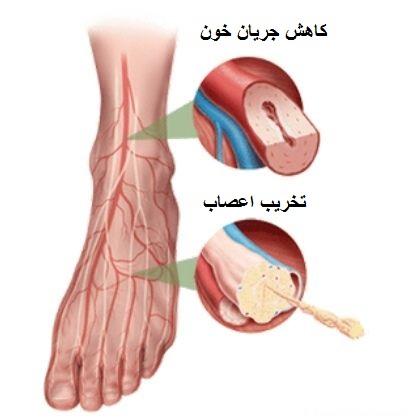
در دیابت، کاهش حس به علت اختلال در عملکرد اعصاب محیطی وجود دارد.
مشکل دیگر افراد دیابتی، اختلال در عملکرد اعصاب محیطی است که موجب کم شدن حس لامسه در پای آنها می شود. این کاهش حس موجب خشکی و ایجاد شکاف هایی در پوست می شود که زمینه را برای ایجاد زخم فراهم می کند.
از طرف دیگر بیمار به علت کاهش حس، کمتر متوجه آسیب های محیطی می شود. مثلا پا بدون اینکه شخص بیمار متوجه شود در مجاورت شی داغ قرار گرفته و می سوزد، و یا بر روی شی تیزی رفته و زخم می شود.
وقتی هم که آسیبی به پوست می رسد، به علت اختلال در احساس درد، بیمار تا مدت ها متوجه آن نمی شود و این موجب پیشرفت عفونت در زخم می شود.
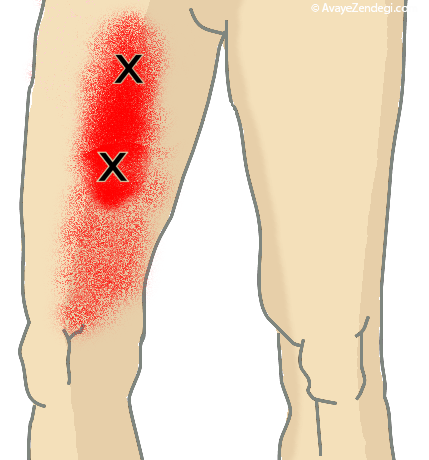
اختلال اعصاب در پای افراد دیابتی می تواند در بلندمدت موجب فلج شدن عضلات کف پا شده و این فلجی، موجب تغییر شکل های مختلفی در پا می شود. تغییر شکل یافتن پا به نوبه خود موجب می شود بیمار در موقع راه رفتن به قسمت های خاصی از کف پا فشارهای بیشتری وارد شود و این فشارها زمینه را برای بروز زخم فشاری فراهم می کنند.
اختلالات بینایی هم که از عوارض دیابت است می تواند به ایجاد این عارضه کمک کند. بینایی کم موجب می شود بیمار نتواند بخوبی جلوی پای خود را ببیند و پا را در موقعیت های نامناسب قرار می دهد که این موضوع احتمال آسیب دیدن پا را بیشتر می کند.
تمام این موارد دست به دست هم می دهند و موجب می شوند کف پای بیمار دیابتی، زخم های شدید و مقاوم به درمانی پیدا کند.
عفونت کف پای این بیماران در ابتدا محدود به پوست است، ولی بعد از مدتی به بافت های عمیق تر و استخوان های کف پا هم سرایت کرده و موجب عفونت استخوان یا استئومیلیت می شود.
در عفونت پای این بیماران بیش از یک میکروب فعالیت دارد، ولی شایع ترین آنها استافیلوکوک طلایی است.