پسوریازیس یک بیماری مزمن سیستم ایمنی بدن است که می تواند به دفعات عود کرده و موجب اختلال التهابی مشترک شود و در مرحله اول، پوست را درگیر می کند.
گفته می شود بیماری پسوریازیس دارای زمینه ژنتیکی قوی است و اغلب در افراد جوان دیده می شود.
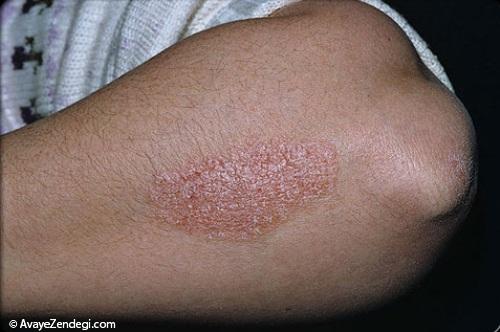
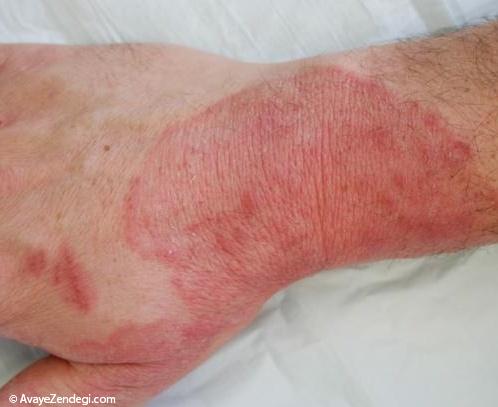
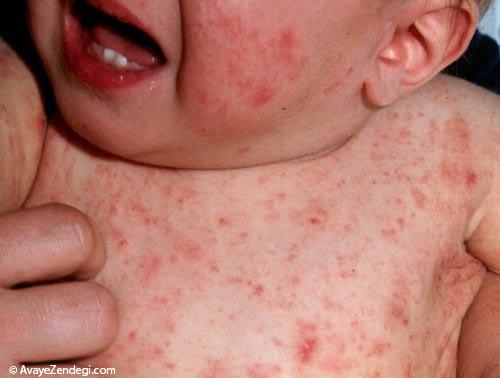
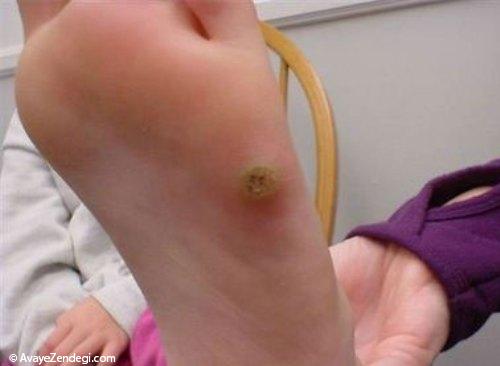
نشانه های این بیماری شامل ضایعات پوستی آریتماتو، علایم التهابی، پوسته پوسته و نقره ای شدن پوست و تکثیر کراتینوسیت است.
در ادامه 9 واقعیت مهم درباره این بیماری را بیان می کنیم.
1- این بیماری واگیردار نیست و از شخصی به شخص دیگر منتقل نمی شود.
2- واژه پسوریازیس ریشه در زبان یونان باستان دارد. واژه پسورا (Psora) به معنی خارش و زیس (Sis) به معنی وضعیت است؛ بنابراین مفهوم لغوی عبارت پسوریازیس Psoriasis ، وضعیت خارش است.
3- در حدود سه درصد مردن جهان اعم از مردان، زنان، کودکان و حتی نوزادان دارای نشانه های پسوریازیس هستند.
4- اولین نشانه های پسوریازیس معمولا بین سنین 10 تا 35 سالگی ظاهر می شود. با وجود این ممکن است علائم این بیماری در هر سنی بروز کند.
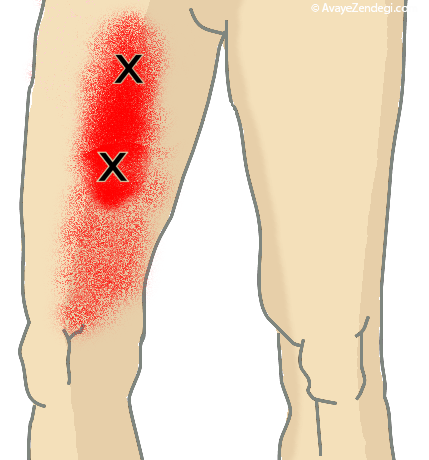
5- نشانه های پسوریازیس معمولا در آرنج ها، زانوها و جمجمه بیش از سایر نقاط بدن به چشم می خورد.
6- بر خلاف تصور بسیاری از افراد، عامل بیماری پسوریازیس، عدم رعایت بهداشت فردی نیست.
7- در بسیاری از بیماران، علائم پسوریازیس برای مدت طولانی از بین می رود و مجددا ظاهر می شود. گاهی هم این بیماری، برای همیشه از بین می رود.
8- بیماران مبتلا به پسوریازیس، به آرامی در برابر درمان واکنش نشان می دهند.
9- بیماران مبتلا به پسوریازیس در معرض ابتلا به سایر بیماری های مزمن نیز قرار دارند. نمونه ای از این بیماری ها عبارتند از:
- بیماری های قلبی
- فشار خون بالا
- افسردگی
- دیابت
- سرطان
- چاقی
چه عواملی باعث بدتر شدن پسوریازیس می شوند؟
اغلب بیماران مبتلا به پسوریازیس، گاهی بدون ضایعات پوستی یا با ضایعات پوستی کم هستند و گاهی هم با تشدید این بیماری مواجه می شوند.
عواملی که این بیماری را بدتر می کنند، عبارتند از:
1- عفونت
2- واکنش به برخی داروها
3- آسیب پوست
4- استرس
5- آب و هوا
6- عوامل دیگر (هورمون ها ، سیگار و مصرف الکل)
1- عفونت
مطالعات علمی نشان داده است برخی از عفونت ها منجر به تشدید پسوریازیس می شوند.
شایع ترین این عفونت ها، گلودرد چرکی است. حتی خیلی از مواقع، بیماری پسوریازیس بعد از یک عفونت چرکی استرپتوکوکی گلو آغاز می شود.
یا اینکه پسوریازیس نواحی چین دار بدن مثل کشاله ران و زیر بغل، با عفونت قارچی پوست این نواحی تشدید می شود.
عفونت هایی (بیماری های عفونی) که باعث تشدید پسوریازیس می شوند عبارتند از:
- عفونت کاندیدیایی
- عفونت با ویروس ایدز
- عفونت پوستی با استافیلوکوک (کورک، جوش و ...)
- عفونت چرکی گلو با استرپتوکوک (شایع ترین عفونت چرکی گلو)
- عفونت ویروسی دستگاه تنفسی فوقانی
درمان عفونت های فوق خیلی مواقع باعث بهبودی بیماری پسوریازیس می شود.
2- واکنش به برخی داروها
این داروها شامل موارد زیر است:
- داروهای ضد مالاریا مانند کلروکین و هیدروسی کلروکین (البته این داروها علاوه بر مالاریا، برای درمان برخی بیماری های روماتیسمی و برخی بیماری های پوستی نیز کاربرد دارد).
- پروپرانولول و آتنولول : این دو داروی ضد فشار خون در برخی از بیماران باعث تشدید بیماری پسوریازیس می شوند.
- کورتون خوراکی : این دارو، خطرناک ترین دارو برای بیماران مبتلا به پسوریازیس است. به دنبال مصرف خوراکی این دارو ابتدا بیماری خوب می شود، اما بعدا به شدت تشدید می شود و حتی خطر مرگ نیز وجود دارد.
- ایندومتاسین : در برخی از بیماران باعث تشدید پسوریازیس می شود.
- لیتیوم : یک داروی روانپزشکی است. در پنجاه درصد بیمارانی که این دارو را مصرف می کنند، بیماری پسوریازیس تشدید می شود.
3- آسیب پوستی
معمولا ده تا چهارده روز بعد از یک آسیب پوستی مثل بریدگی، زخمی شدن یا سوختگی پوست، ضایعات پوستی پسوریازیس در محل آسیب ایجاد می شود.
این چیزی است که اغلب بیماران مبتلا به پسوریازیس آن را تجربه کرده اند. به این پدیده فنومن کوبنر می گویند.
بیماری های پوستی هم می توانند منجر به فنومن کوبنر شوند. از جمله عوامل بروز فنومن کوبنر می توان به موارد زیر اشاره کرد:
- بیماری های پوستی
- آسیب های پوستی
- کورک
- تزریقات و سوزن زدن به پوست
- اگزما و درماتیت
- گزش حشرات
- تبخال
- شیو کردن و تراشیدن موها
- ابتلا به بیماری گال
- تاتو کردن
- ابتلا به ویتیلیگو
- آفتاب سوختگی
- ابتلا به لیکن پلان
- بریدگی و سوختگی پوست
- چسب روی پوست
- واکسیناسیون
فنومن کوبنر در پنجاه درصد از بیماران مبتلا به پسوریازیس دیده می شود. برخی بیماران ممکن است با یک نوع آسیب پوستی دچار فنومن کوبنر شوند و با یک نوع آسیب دیگر، دچار فنومن کوبنر نگردند.
4- استرس
اگر از بیماران پسوریازیس بپرسیم چه عاملی باعث تشدید بیماری شما می شود، اکثر آنها پاسخ خواهند داد: استرس.
مطالعات علمی نیز به طور دقیق ارتباط بین استرس و تشدید بیماری پسوریازیس را نشان داده اند.
از طرف دیگر وجود بیماری پسوریازیس به خودی خود برای فرد مبتلا، ایجاد استرس می کند.
وجود لکه های پوستی پسوریازیس، فرد را در مواجهه با اطرافیان حتی همسر و فرزندان دچار استرس می کند.
وقتی بیماری پسوریازیس، کف دست و پا را درگیر می کند، بیماری بسیار سخت و آزار دهنده می شود، زیرا فرد مبتلا از انجام کارهای روزانه خود باز می ماند و این خود سطح استرس را در فرد مبتلا افزایش می دهد.
از طرف دیگر انجام درمان های پسوریازیس نیز استرس زا است. از یک طرف وقت گیر بودن و از طرف دیگر پر هزینه بودن درمان ها، برای بیماران ایجاد استرس می کند.
در این شرایط، پیدا کردن روش هایی برای کم کردن و کنترل استرس از اهمیت بالایی برخوردار است.
باید بدانیم روش های واقعی و موثر برای کسب آرامش و کاهش استرس کدامند. ما می توانیم با استفاده از این روش ها و کم کردن استرس، توانایی خود را برای مواجهه با مشکلات پیش رویمان افزایش دهیم.
از جمله روش های مقابله با استرس می توان به توجه به آموزه های مذهبی، ورزش و مطالعه اشاره کرد.
اما یک روش بسیار موثر و کارآمد در مقابله با استرس، استفاده از دارو است. باید بدانیم هیچ اشکالی ندارد در شرایط سخت با کمک پزشک، برای مدتی کوتاه از داروهای آرامبخش استفاده کنیم.
5- آب و هوا
زمستان بدترین فصل برای بیماران مبتلابه پسوریازیس است.
مطالعات مختلف نشان داده است فصل سرما منجر به تشدید و فصل گرما منجر به بهبودی پسوریازیس می شود.
در زمستان رطوبت هوا کاهش می یابد و این منجر به تشدید خشکی پوست می شود. در این فصل باید از کرم های مرطوب کننده بیشتر استفاده کرد. همچنین در داخل خانه از دستگاه بخور استفاده نمود.
6- عوامل دیگر تشدیدکننده پسوریازیس
از جمله عوامل دیگر تشدیدکننده پسوریازیس می توان به سیگار، هورمون ها و مصرف مشروبات الکلی اشاره کرد.
اثر هورمون ها روی بیماری پسوریازیس به طور دقیق شناخته شده نیست، مثلا گاهی اولین لکه های پوستی پسوریازیس، به دنبال تغییرات هورمونی سن بلوغ ایجاد می شود.
ترک سیگار به طور مشخصی به کاهش ضایعات پسوریازیس کمک می کند.
مصرف مشروبات الکلی به طور مشخصی منجر به تشدید پسوریازیس شود.
اگرچه درمان قطعی برای بیماری پسوریازیس وجود ندارد، اما با درمان های فعلی و با توجه به عوامل تشدیدکننده آن می توانیم نسبت روزهای خوب را به روزهای بد افزایش دهیم.
روزهای خوب روزهایی است که بیمار مبتلا دارای کمترین لکه های پوستی، کمترین خارش و بالاترین میزان بهبودی خلق و خو است.